Biegniesz na autobus, idziesz chodnikiem, grasz w siatkówkę albo robisz burpees na crossficie – i nagle „chrup”! Ból, obrzęk i… skręcona kostka. Brzmi znajomo? Jeśli właśnie Ci się to przytrafiło – dobrze, że tu jesteś. Opowiem Ci krok po kroku: co dokładnie stało się z Twoją kostką, jak wygląda profesjonalna diagnoza, jakie są najważniejsze zasady leczenia i rehabilitacji, oraz… czego absolutnie nie robić, by nie pogorszyć sytuacji.
📖 Słowo pisane znajdziesz poniżej, ale jeśli chcesz obejrzeć film i posłuchać o przyczynach skręconej kostki, zapraszam Cię do obejrzenia mojego filmu na YouTube.
📺 Kliknij w obrazek poniżej lub skopiuj link –>> https://youtu.be/QztkizomSJM
Skręcenie kostki – najczęstszy uraz kończyny dolnej
Skręcenia stawu skokowego to jeden z najczęstszych urazów, jaki przytrafia się sportowcom (i nie tylko!). Odpowiadają nawet za 10–30% wszystkich urazów sportowych, a w ponad 70% przypadków mamy do czynienia z tzw. urazem inwersyjnym – czyli sytuacją, w której stopa “ucieka” do środka, często podczas nagłego lądowania, potknięcia się lub zbiegania.
Ciekawe jest to, że kiedyś skręconą kostkę obowiązkowo unieruchamiano gipsem. Dziś wiemy, że nie zawsze to najlepszy wybór – obecne podejście to szybka, ale kontrolowana aktywizacja ruchu. Ale wszystko w swoim czasie.
Badania
1. Wczesna mobilizacja a poziom bólu, siła mięśniowa i obrzęk
Badania pokazują, że pacjenci poddani wczesnej mobilizacji po urazie stawu skokowego odczuwali mniej bólu już po trzech tygodniach w porównaniu do grupy z unieruchomieniem. Co ciekawe, mimo że wczesna mobilizacja nie zmniejszyła obrzęku stawu, to miała znaczący wpływ na ograniczenie zaników mięśni łydki, co przekładało się na szybszy powrót siły. W szczególności zanotowano większe wartości momentu siły w zgięciu podeszwowym po trzech miesiącach, co świadczy o skuteczniejszym odzyskiwaniu sprawności. Trzeba jednak zaznaczyć, że ten sposób leczenia wiązał się z wyższym ryzykiem powikłań ran pooperacyjnych, co należy brać pod uwagę szczególnie u pacjentów z zaburzeniami gojenia, np. cukrzycą czy problemami skórnymi.
2. Funkcjonalność, powrót do pracy i aktywności
Zastosowanie wczesnej mobilizacji – szczególnie w zdejmowalnych ortezach – przyczyniało się do szybszego powrotu do pracy i codziennych aktywności. Pacjenci mieli lepsze wyniki funkcjonalne po 9 i 12 tygodniach, co sugeruje, że wcześniejsze uruchomienie kończyny nie tylko poprawia siłę mięśniową, ale i zdolność do obciążania stopy w ruchu. Co istotne, wczesne leczenie funkcjonalne zmniejszało też subiektywne uczucie niestabilności oraz ryzyko ponownego urazu w porównaniu do tradycyjnego unieruchomienia. Jednocześnie różnice w satysfakcji pacjentów między obiema metodami nie były istotne, co może świadczyć o akceptowalności obu podejść – przy odpowiedniej kwalifikacji i edukacji chorego.
3. Stabilność stawu, jakość życia i długofalowe rezultaty
Choć pacjenci leczeni mobilizacyjnie osiągali lepsze subiektywne wyniki po 3 i 6 miesiącach, to obiektywne testy po 3 miesiącach nie wykazały istotnych różnic między grupami. Również w dłuższej perspektywie – po 2 latach – nie odnotowano zwiększonej niestabilności stawu skokowego u osób rehabilitowanych mobilizacyjnie, co obala dawny mit, jakoby brak unieruchomienia prowadził do przewlekłej niestabilności. Jakość życia po 6 miesiącach była porównywalna w obu grupach, co potwierdza, że zarówno podejście zachowawcze, jak i aktywne może być skuteczne – przy odpowiednim dopasowaniu do konkretnego przypadku klinicznego. Jednak warto pamiętać, że 44% pacjentów nadal zgłaszało objawy po roku, co podkreśla potrzebę kompleksowej i długofalowej rehabilitacji.
4. Skuteczność mobilizacji stawu – krótko- i długoterminowe efekty
Stosowanie mobilizacji stawu skokowego (np. w formie terapii manualnej) poprawiało zakres zgięcia grzbietowego i równowagę dynamiczną – zwłaszcza w kierunku przyśrodkowym – bezpośrednio po zastosowaniu techniki. To może mieć istotne znaczenie w terapii pourazowej, szczególnie przy ograniczeniach ruchomości i problemach z czuciem głębokim. Niestety, długofalowe korzyści z mobilizacji stawu nie zostały jeszcze dokładnie zbadane, dlatego potrzeba kolejnych badań, by ocenić ich trwałość i wpływ na stabilność funkcjonalną w dłuższym okresie. Mimo to, dotychczasowe dane wskazują, że wczesne leczenie funkcjonalne jest bezpiecznym i preferowanym podejściem u pacjentów współpracujących, zwłaszcza gdy zależy nam na szybkim powrocie do aktywności, pracy czy sportu.

Dlaczego skręcasz kostkę? Przyczyny wewnętrzne i zewnętrzne
Przyczyny urazu można podzielić na dwie grupy:
Czynniki zewnętrzne:
- uprawianie sportów z elementami skoków i zmian kierunku: siatkówka, koszykówka, piłka nożna, crossfit,
- niestabilne podłoże – np. leśne ścieżki, chodniki, kostka brukowa,
- chodzenie na obcasach (tak!),
- pośpiech – bieganie na autobus, po schodach itd.
Czynniki wewnętrzne (czyli „z Twojego ciała”):
- ograniczony zakres zgięcia grzbietowego stopy,
- słaba propriocepcja – czyli upośledzone czucie głębokie i świadomość ułożenia stopy w przestrzeni,
- zaburzona równowaga – np. trudność ze staniem na jednej nodze,
- płeć – kobiety są bardziej narażone na skręcenia,
- niska masa ciała – wbrew pozorom osoby otyłe rzadziej doznają tego typu urazów, być może dlatego, że są mniej aktywne fizycznie.
Co właściwie się dzieje, gdy skręcisz kostkę?
Najczęściej dochodzi do tzw. urazu supinacyjnego – czyli połączenia:
- inwersji (skrętu stopy do wewnątrz),
- oraz zgięcia podeszwowego (stopa „spada” w dół).
W efekcie uszkodzeniu ulega więzadło skokowo-strzałkowe przednie (ATFL) – najczęstsze więzadło uszkadzane przy skręceniu kostki. Czasem uraz obejmuje też więzadło strzałkowo-piętowe (CFL) oraz tylne skokowo-strzałkowe (PTFL)
Diagnoza – co trzeba koniecznie sprawdzić?
Po pierwsze: czy doszło do złamania?
To absolutna podstawa. Złamanie może przebiegać bez większego bólu, ale z dużym obrzękiem czy krwiakiem – dlatego warto zrobić RTG, najlepiej w 3 projekcjach, dla obu stawów skokowych.
Pomocny w ocenie jest tzw. protokół Ottawskich Reguł dla kostki (Ottawa Ankle Rules), który uwzględnia m.in.:
- tkliwość w okolicy kostek,
- ból 5. kości śródstopia lub kości sześciennej,
- ból przy próbie obciążenia stopy.
Po drugie: czy więzozrost jest cały?
Chodzi o więzozrost strzałkowo-piszczelowy – błonę stabilizującą kości podudzia. Jeśli jest uszkodzony, ból może promieniować aż pod kolano. Pomocny bywa test ściśnięcia kości piszczelowej i strzałkowej w połowie podudzia – jeśli wywołuje ból przy kostce, to znak ostrzegawczy.
Leczenie – czyli jak wrócić do sprawności
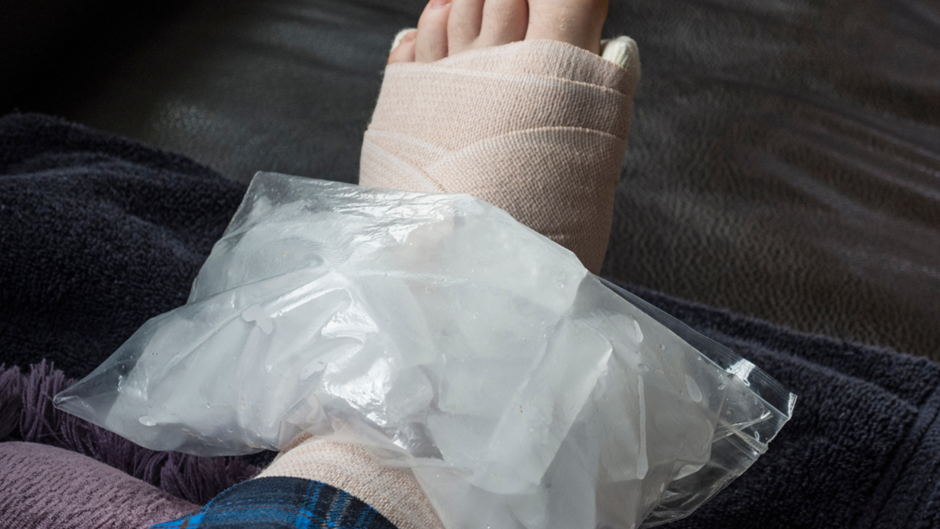
Faza ostra – pierwsze dni po urazie:
Stosuj zasadę PEACE & LOVE, czyli:
- P – Protection – ochrona, unikaj bólu i dalszych urazów,
- E – Elevation – uniesienie nogi, np. na poduszkach,
- A – Avoid anti-inflammatories – unikaj NLPZ w pierwszych godzinach (mogą hamować proces gojenia),
- C – Compression – kompresja, np. opaska elastyczna,
- E – Education – poznaj naturę urazu, nie panikuj.
Po kilku dniach dochodzą zasady LOVE:
- L – Load – stopniowe obciążanie stopy,
- O – Optimism – pozytywne nastawienie przyspiesza gojenie!
- V – Vascularisation – lekkie ćwiczenia poprawiają krążenie,
- E – Exercise – indywidualnie dobrane ćwiczenia funkcjonalne.
Kiedy zacząć ćwiczenia?
Czasem już po kilku dniach, jeśli uraz nie był poważny. Inne przypadki mogą wymagać nawet do 6 tygodni unieruchomienia (np. w bucie typu walker).
Pierwsze ćwiczenia to często:
- izometryczne napinanie mięśni stopy w kierunku zgięcia grzbietowego,
- dociskanie piłki do ściany,
- ćwiczenia równoważne,
- mobilizacja zgięcia grzbietowego,
- trening czucia głębokiego.
Powrót do sportu – bez pośpiechu
Kluczowy test to ocena stabilności stopy. Czasem USG czy RTG pokaże uszkodzenie, ale funkcjonalnie stopa będzie działać świetnie – innym razem odwrotnie.
Etapy powrotu do pełnej aktywności:
- Mobilność – odzyskanie pełnego zakresu ruchu,
- Stabilność i propriocepcja – ćwiczenia równowagi,
- Siła mięśniowa – ćwiczenia oporowe i funkcjonalne,
- Skoczność, bieganie, starty i zatrzymania – przygotowanie do sportu.
Uwaga: zbyt szybki powrót może skończyć się nawrotem kontuzji lub przewlekłą niestabilnością.
Podsumowanie – co musisz zapamiętać?
- Skręcenie stawu skokowego to nie błahostka – zawsze wyklucz złamanie,
- Diagnozuj dokładnie: RTG, testy funkcjonalne, wywiad
- Zacznij rehabilitację w odpowiednim momencie,
- Stopniowo wracaj do aktywności – nie przyspieszaj na siłę.
Źródło:
- Early Mobilization of Operatively Fixed Ankle Fractures: A Systematic Review G. Thomas, H. Whalley, C. Modi Foot & ankle international 2009
- Early Mobilization Versus Immobilization in the Treatment of Lateral Ankle Sprains M. Patrice, Eiff, T. Allen, Smith, Gary, E. American Journal of Sports Medicine 1994
- Early ankle mobilization, Part II: A one-year follow-up of acute, lateral ankle sprains (a randomized clinical trial). J. Dettori, C. Basmania Military Medicine 1994
- Early mobilization versus immobilization after ankle ligament stabilization Jon Karlsson, O. Lundin, K. Lind, Jorma Styf Scandinavian Journal of Medicine & Science in Sports 1999
Umów się na wizytę…
… jeśli masz problemy ze skręconą kostką:)
